ویروس کرونا این روزها تیتر خبری داغ رسانهها و شبکههای اجتماعی شده که باعث ترس و نگرانی بسیاری از ما شده است. سازمان بهداشت جهانی توصیههای همگانی در این خصوص منتشر کرده که آگاهی و رعایت این موارد باعث میشود تا با آرامش بیشتری از خود و عزیزانمان مراقبت کنیم.
تاریخچه کرونا ویروس
ویروسهای کرونا یک خانواده بزرگ از ویروسها هستند که میتوانند باعث ایجاد یک سرماخوردگی ساده تا بیماریهای حاد تنفسی مثل سارس شوند. ویروس کرونای جدید هم از این خانواده است. بیماری ذاتالریه (پنومونی) ناشی از کرونا ویروس جدید در یازدهم فوریه سال ۲۰20 توسط سازمان بهداشت جهانی (WHO)، بر اساس سال شیوع و عامل عفونی آن، بیماری کرونا ویروسی ۲۰۱۹ یا کووید-19 (COVID-19) نامیده شد. هم زمان کمیسیون طبقهبندی ویروسی بینالملل، ویروسکرونا جدید را تحت عنوان کرونا ویروس سندرم حاد تنفسی شدید تیپ ۲ (Sever acute respiratory syndrome coronavirus 2, SARA-CoV-2) نامگذاری کرد. لازم به ذکر است که ویروس SARS-COV-2 از سوی سازمان بهداشت جهانی بر اساس نام بیماری که ایجاد کرده است، ویروس کووید-19 نیز نامیده شده است. بیماری کووید-19 اولین بیماری اپیدمیک حاد تنفسی کرونا ویروسی نیست. در دو دهه گذشته، کرونا ویروسها منجر به سه بیماری اپیدمیک حاد تنفسی به نام های کووید-19، سندرم حاد تنفسی یا بیماری سارس (SARS) و سندرم تنفسی خاورمیانه یا مرس (MERS) شده اند. در حال حاضر بیماری کووید-19 در بسیاری از کشورهای جهان شیوع پیدا کرده و به صورت پاندمیک در آمده است.
خانوادهی بزرگ ویروسهای کرونا
- سرماخوردگی ویروسی
- سندرم حاد تنفسی سارس
- سندرم حاد تنفسی خاورمیانه
- نول کرونا ( ویروس جدیدی که در چین شیوع پیدا کرد)
ساختار ویروس کرونا یا SARS-CoV-2
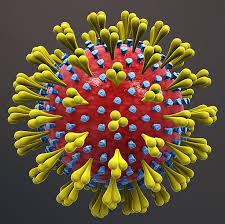
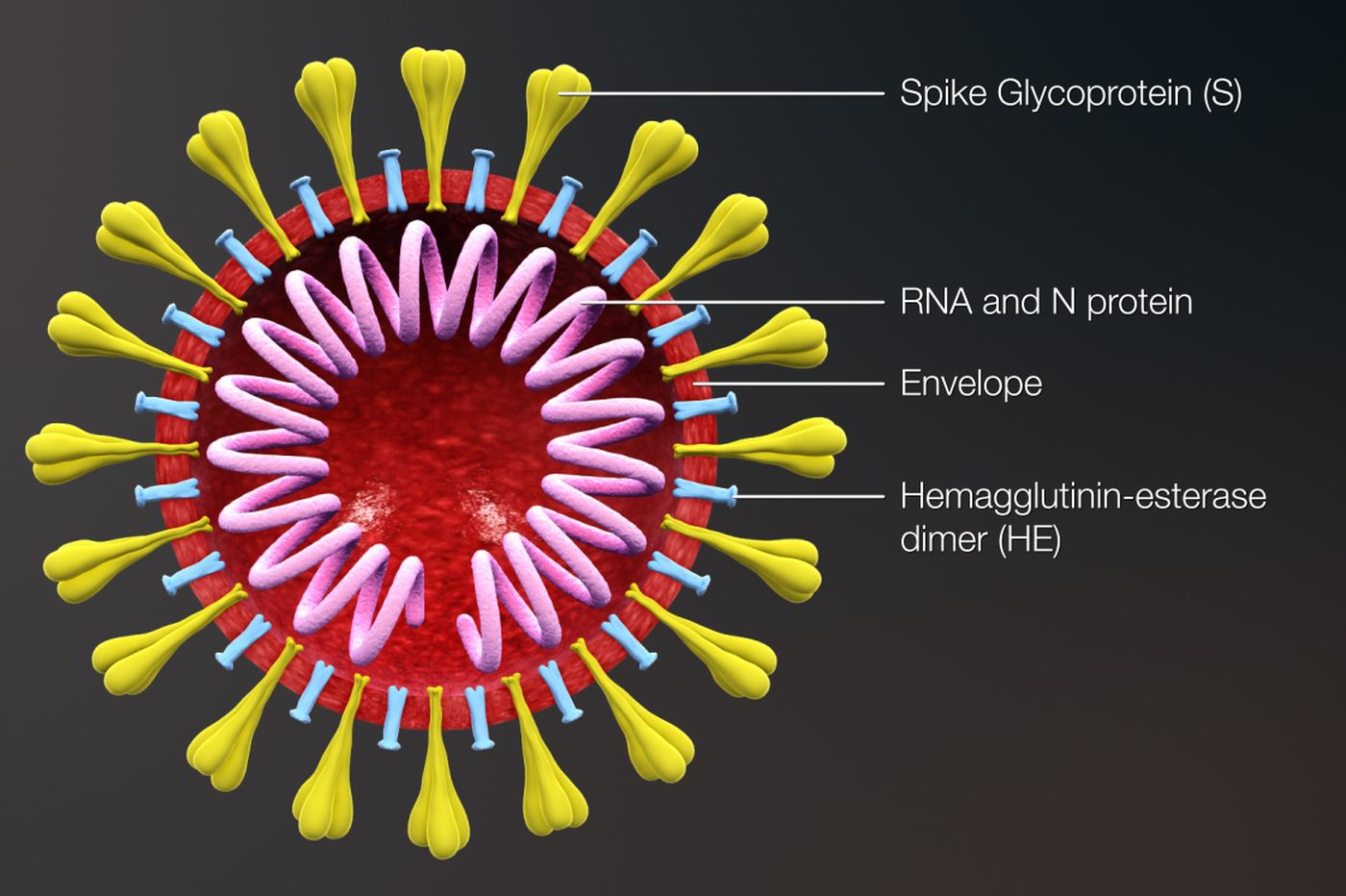
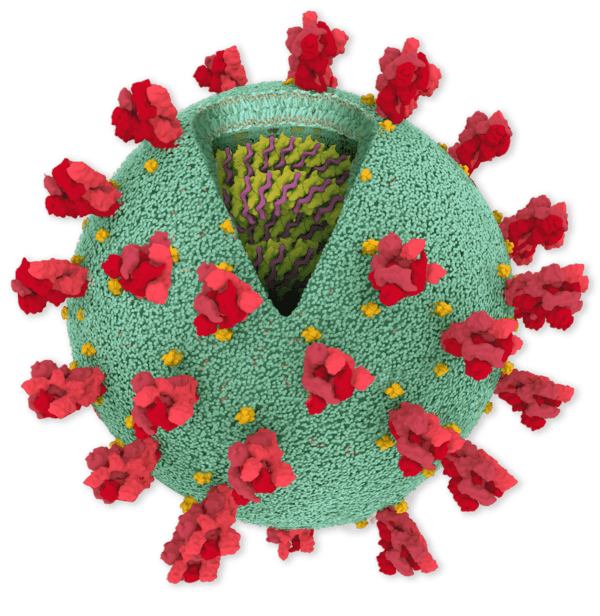
اعضای خانواده کرونا ویروسها (کرونا ویریده)، ویروسهای پوسته داری (Envelope) را در بر می گیرد که مادهژنتیکی آنها به صورت زنجیره ریبونوکلئوتیدی تک رشته ای مثبت (Positive-sense single strand ribonucleic acid, ss RNA) میباشد.
کرونا ویروسها در سطح خود دارای ساختارهای میله ای شکل به نام اسپیک (Spike,S) میباشند. اسپیکها از جنس ترکیبات پروتئینی و قندی (گلیکوپروتئین،Glycoprotein) بوده و پس از عبور از غشاء لیپیدی ویروس بر سطح آن قرار میگیرند. ترکیبات پروتئینی دیگری نیز در ساختار غشاء (Membrane,M)ٰ، پوسته (Envelope,E)، و پوشش ماده ژنتیکی (Nucleocapsid,N) ویروس های خانواده کرونا وجود دارند. جنس و ساختار این ترکیبات منجر به تحریک سیستم ایمنی انسان میشوند و از این رو آنتیژن های ویروسی نامیده میشوند.
تاکنون ۴ جنس از ویروسهای کرونا شناسایی شدهاند (آلفا، بتا، گاما و دلتا). کرونا ویروسهای انسانی (Human coronavirus, HCOVs) در گروههای آلفا (HCoV-229E, HCOV-NL63) و بتا (HCoV-HKU1, HC0V-OC43, MERS-CoV-C0V-1,SARS-CoV) قرار میگیرند.
در دسامبر ۲۰۱۹، بیمارانی با علائمی نظیر سرفه خشک، تب، تنگی نفس، به همراه سندرم نارسایی حاد تنفسی (Acute respiratory distress syndrome,ADSR) با علت میکروبی عفونی نامشخص در استان ووهان چین گزارش شدند. توالی یابی ژنومی ویروسی ۵ بیمار مبتلا به ذات الریه بستری شده دربیمارستان از 18 تا 29 دسامبر، نشان داد که این بیماری ناشی از یک بتا کرونا ویروس (ß-CoV) ناشناخته است. توالی یابی ژنومی این بتا کرونا ویروس جدید، ۸۸٪ شباهت با توالی های ژنومی ۲ نوع بتا کرونا ویروس عامل بیماریهای شبه سندرم حاد تنفسی (شبه SARS) و ۵۰٪ شباهت با توالی ژنومی ویروس MERS-CoV داشت. از این رو، بتا کرونا ویروس جدید SARS-CoV-2 نامیده شد.
ویروس SARS-CoV-2 مانند ویروسهای کرونا دیگر، برای ورود به درون سلولهای میزبان نیاز به گیرندهای به نام آنزیم مبدل آنژیوتانسین ۲ (Angiotensin converting enzyme 2, ACE 2) دارد. اتصال ویروس به ACE 2، نقش تعیین کننده برای ورود ویروس به درون سلولهای ریه انسان و پیشرفت روند بیماریزایی آن دارد. به نظر میرسد که، ویروس SARS-CoV-2 به احتمال زیاد منشا خفاشی داشته باشد و به منظور آلوده کردن انسان برای اتصال به انواع گیرندههای ACE 2 غیر خفاشی سازگاری پیدا کرده است.
ورود ویروس کرونا به بدن و نحوه تکثیر آن
پروتئین S ویروس برای ورود ویروس به درون سلول ریه میزبان نقش بسیار مهمی دارد. گلیکوپروتئین های میلهای شکل پوسته (اسپیکها یا پروتئینهای S) ویروس SARS-CoV-2 را به گیرنده اختصاصی آن در سطح سلول (ACE 2) متصل می کنند. ورود ویروس به درون سلولهای ریه بطور مستقیم و از طریق ادغام غشاء ویروس و غشاء سلول میزبان آغاز میشود. پس از آن در طی فرایند اندوسیتوز ویروس به درون سلول ریه وارد میشود. پس از ورود، ماده ژنتیکی ویروس (ss RNA) در سیتوپلاسم سلول رها می گردد، ویروس سیستم همانندسازی و تکثیر سلول میزبان را در اختیار خود قرار داده و تکثیر ژنوم و ساختارهای پروتئینی خود را آغاز می کند. بدین ترتیب سلولهای ریه میزبان تبدیل به کارخانه های تولید ویروس میشوند. پس از آنکه اجزاء گلیکوپروتئینی پوسته ساخته شد، این اجزاء به داخل ساختارهای درون سلولی غشا دار (دستگاه گلژی و شبکه آندوپلاسمی) وارد میشوند. RNA های تکثیر یافته ویروس نیز به پروتئین های نوکلئوکپسیدی سنتز شده اضافه شده و بخش نوکلئوکپسیدی ویروس را تشکیل میدهند. ذرات ویروسی جدید به واسطه دستگاه گلژی و شبکه آندوپلاسمی سلول میزبان بصورت وزیکول های کوچک (کیسههای غشاء دار) از سیستم های درون سلولی غشاء دار جوانه میزنند و در آخرین مرحله، در نتیجه ادغام غشاء وزیکولهای های حامل ویروس و غشاء سلول های ریه میزبان، ذرات ویروسی جدید با غشاهای لیپیدی (چربیدار) از سلول میزبان رها میشوند. هر یک از این ذرات ویروسی تازه متولد شده قادر به آلوده کردن سلول های جدید میزبانی می باشند.
راه های انتقال ویروس کرونا SARS-C0V-2



بر خلاف اغلب بیماریهای عفونی که انتقال عوامل میکروبی آن هم زمان با بروز علائم بیماری اتفاق میافتد، این امر در مورد بیماری کووید-19 صدق نمیکند. زمان انتشار ویروس SARS-CoV-2 با عفونت های کرونا ویروسی انسانی سارس و مرس نیز متفاوت است و علیرغم آنکه انتشار ویروس های SARS-COV و MERS-COV همزمان با بروز علائم تنفسی (سرفه، عطسه، تب و …) آغاز میشود، زمان انتقال ویروس SARS-CoV-2، قبل از بروز علائم و در دوره کمون بیماری نیز امکان پذیر است. مطالعات نشان داده اند که زمان پراکنش ویروس کرونا SARS-CoV-2 به محیط از دستگاه تنفسی فرد ناقل، بطور متوسط از ۲/۵ روز قبل از بروز علائم شروع می شود و پیک آن نیم روز قبل از بروز علائم میباشد.
محققان معتقدند در ۴۴٪ از موارد انتقال ویروس SARS-C0V-2 قبل از آنکه فرد از آلودگی خود مطلع شود، اتفاق میافتد. از این رو، به نظر میرسد تحت شرایط کنونی که در محدودیتهای روشهای تشخیص بیماری کووید-19 مواجه به سر می بریم، انتشار ویروس پیش از بروز علائم اولیه آن اساسی ترین عامل گسترش جهانی بیماری کووید-19 میباشد.
امکان انتقال ویروس SARS-CoV-2 تا چند روز پس از بهبودی فرد از بیماری کووید-19 نیز امکان پذیر است و عدم مشاهده یا کاهش علائم تنفسی و تب در بیماران نباید به منزله بهبودی کامل او و از بین رفتن خطر انتقال ویروس در نظر گرفته شود. برای اطمینان از زمان غیر عفونی شدن افراد آلوده به ویروس SARS-CoV-2، انجام تست های تشخیصی مولکولی (RT-qPCR) بر روی نمونه های دستگاه تنفسی و سرولوژی خون ضروری است. مرکز کنترل و پیشگیری بیماری ها بر اساس نتایج حاصل از تست های تشخیصی بیماری کووید-19، زمانی را که احتمال خطر انتقال ویروس SARS-CoV-2 از افراد آلوده به افراد سالم به حداقل ممکن می رسد، حداقل ۳ روز پس از بهبودی کامل علائم تنفسی همچون تب و تنگی نفس، و حداقل ۱۰ روز پس از مشاهده این علائم، در نظر گرفته است.
بر خلاف اغلب بیماریهای عفونی که انتقال عوامل میکروبی آن هم زمان با بروز علائم بیماری اتفاق میافتد، این امر در مورد بیماری کووید-19 صدق نمیکند. زمان انتشار ویروس SARS-CoV-2 با عفونت های کرونا ویروسی انسانی سارس و مرس نیز متفاوت است و علیرغم آنکه انتشار ویروس های SARS-COV و MERS-COV همزمان با بروز علائم تنفسی (سرفه، عطسه، تب و …) آغاز میشود، زمان انتقال ویروس SARS-CoV-2، قبل از بروز علائم و در دوره کمون بیماری نیز امکان پذیر است. مطالعات نشان داده اند که زمان پراکنش ویروس کرونا SARS-CoV-2 به محیط از دستگاه تنفسی فرد ناقل، بطور متوسط از ۲/۵ روز قبل از بروز علائم شروع می شود و پیک آن نیم روز قبل از بروز علائم میباشد.
محققان معتقدند در ۴۴٪ از موارد انتقال ویروس SARS-C0V-2 قبل از آنکه فرد از آلودگی خود مطلع شود، اتفاق میافتد. از این رو، به نظر میرسد تحت شرایط کنونی که در محدودیتهای روشهای تشخیص بیماری کووید-19 مواجه به سر می بریم، انتشار ویروس پیش از بروز علائم اولیه آن اساسی ترین عامل گسترش جهانی بیماری کووید-19 میباشد.
امکان انتقال ویروس SARS-CoV-2 تا چند روز پس از بهبودی فرد از بیماری کووید-19 نیز امکان پذیر است و عدم مشاهده یا کاهش علائم تنفسی و تب در بیماران نباید به منزله بهبودی کامل او و از بین رفتن خطر انتقال ویروس در نظر گرفته شود. برای اطمینان از زمان غیر عفونی شدن افراد آلوده به ویروس SARS-CoV-2، انجام تست های تشخیصی مولکولی (RT-qPCR) بر روی نمونه های دستگاه تنفسی و سرولوژی خون ضروری است. مرکز کنترل و پیشگیری بیماری ها بر اساس نتایج حاصل از تست های تشخیصی بیماری کووید-19، زمانی را که احتمال خطر انتقال ویروس SARS-CoV-2 از افراد آلوده به افراد سالم به حداقل ممکن می رسد، حداقل ۳ روز پس از بهبودی کامل علائم تنفسی همچون تب و تنگی نفس، و حداقل ۱۰ روز پس از مشاهده این علائم، در نظر گرفته است.
علائم ابتلا به ویروس کرونا
علائم شایع بیماری کووید ۱۹ یا همان ویروس کرونا عبارت است از:
- تب
- سرفهی خشک
- تنگی نفس و مشکلات تنفسی



پیشگیری از بیماری کووید ۱۹
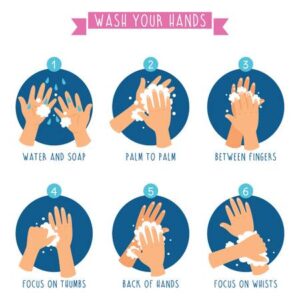

برای محافظت از خود در مقابل ویروس کرونا موارد زیر را رعایت کنیم:
- دستان خود را بطور مرتب با آب و صابون بشوییم و یا با مواد ضدعفونیکننده الکی تمیز کنیم.
- بهداشت تنفسی را رعایت کرده و دهان و بینی را به هنگام عطسه و سرفه با آرنج یا دستمال بپوشانیم.
- فاصله ۱ متری را با سایرین در محیطهای عمومی رعایت کنیم.
- از لمس چشم، دهان و بینی خودداری کنیم.
- حدالامکان از بازدید بازارهای فروش حیوانات زنده و تماس مستقیم با حیواناتی مثل گربه ها و سگهای ولگرد، جوندگان، پرندگان و خفاش ها اجتناب کنیم.
- از مصرف محصولات دامی بصورت خام خودداری کنیم.
درمان بیماری کرونا


تاکنون داروی اختصاصی و روش درمانی قطعی برای ویروس کرونا و بیماری کووید-19 مشخص نشده است. درمانهای حمایتی همچون اکسیژن تراپی، مدیریت مایعات تجمع یافته در ریه ها، و استفاده از آنتی بیوتیکهای وسیع الطیف برای جلوگیری از وقوع عفونت های ثانویه باکتریایی در بیماران مبتلا به کووید-19، از مهمترین استراتژیهای مدیریت درمان میباشند. بر اساس تحقیقات انجام شده در ارتباط با مکانیسم مولکولی عفونت کووید-19 و سازماندهی ژنومی SARS-CoV-2 ، چندین روش درمانی هدفمند مطرح شده اند تا از طریق آنها بتوان عوامل ویروسی را مورد هدف قرار داد و اختلالات موثری بر علیه آن ایجاد نمود.
مهار کنندگان هدفمند ویروسی
در حال حاضر استفاده از رمدسیور برای درمان بیمار کووید-19 از سوی سازمان بهداشت جهانی و سازمان غذا و دارو ایالت متحد آمریکا مورد تایید قرار گرفته است. بر این اساس به نظر می رسد که آنالوگهای نوکلئوزیدی دیگر، همچون فاوی پیراویر (Favipiravir)، ریباویرین (Ribavirin)، و گالی دسی ویر (Galidesivir)، ممکن است کاربرد بالینی بالقوهای بر ضد SARS-CoV-2 داشته باشند.
آنتیبادی و پلاسما درمانی
روش پلاسما درمانی بر اساس استفاده از آنتی بادی های اختصاصی ضد ویروس SARS-CoV-2 در افراد بهبود یافته از بیماری کووید-19 در جهت درمان مبتلایان بد حال این بیماری می باشد. از این رو, بسیاری از بیماران بهبود یافته از بیماری کووید-19 برای اهداء پلاسما خود داوطلب میباشند. این روش برای درمان بیماری های SARS و MERS نیز کاربرد داشته است. استفاده از این روش در افراد مبتلا به فرم حاد و شدید بیماری کووید-19 نتایج مطلوبی را نشان داده است.
واکسیناسیون
تا کنون چندین استراتژی مختلف به منظور ساخت واکسن در حیوانات آزمایشگاهی بکار برده شده اند که بر اساس ویروسهای زنده ضعیف شده، وکتورهای ویروسی، ویروسهای غیر فعال شده، واکسنهای ساب یونیت (زیر واحد)، DNA های نوترکیب و واکسنهای نوترکیب بوده اند. این مطالعات در حال انجام میباشند و در چندین مورد از مدل های آزمایشگاهی و حیوانی گذشته و به مراحل مطالعات انسانی رسیده اند. مهمترین مسئله در ساخت واکسن SARS-CoV-2 قابلیت ایجاد مصونیت پایدار در انسان با حداقل احتمال خطر برای او می باشد. متاسفانه به دلیل ساختار ژنومی این ویروس (RNA تک رشته ای مثبت)، کووید-19 بسیار مستعد بروز جهش و ایجاد تغییر در ساختار ژنی و آنتی ژنیک خود می باشد. این مسئله ایجاد یک مصونیت پایدار در میزبان را با چالش بزرگی روبرو می کند چرا که فرد را همواره در خطر مواجهه با سویه های جدید جهش یافته ای از ویروس SARS-CoV-2 قرار می دهد که ممکن است نسبت به آنها مصونیت مناسب یا کافی را نداشته باشد.
راههای جلوگیری از انتقال ویروس کووید-19






- قرنطینه کردن افراد آلوده و به حداقل رساندن تماسهای مستقیم با آنها و یا اشیاء و وسایل شخصی و سطوح مرتبط با آنها، نقش اساسی در جلوگیری از انتقال ویروس کووید-19 به روشهای هوایی و فومیت (تماس با سطوح آلوده) دارد.
- رعایت فاصله گذاری اجتماعی یکی از نکات بسیار مهم در جهت کاهش احتمال انتقال فرد به فرد ویروس SARS-CoV-2 است.
- استفاده از ماسک در مکان های اجتماعی شلوغ، وسایل حمل و نقل عمومی و مکانهای پرخطر (سوپر مارکتها، پمپ بنزینها و مراکز بهداشتی) امری ضروری است و احتمال انتقال ویروس را به طور قابل توجهی کاهش می دهد.
- اجتناب از تماس دستها به چشم ها، دهان و بینی، شستن مرتب دست ها با آب و صابون و یا ضد عفونی کردن آنها با محلول های الکل دار سازگار با پوست، یکی از راههای اصلی برای جلوگیری از ورود ویروس به غشاهای مخاطی و انتقال بیماری کووید-19 میباشد.
- ضدعفونی کردن صحیح مواد خوراکی و کالاهای خریداری شده با توجه به نوع آنها، یکی از موارد بسیار مهم در جهت جلوگیری از ورود ویروس به درون منزل میباشد.
- تقویت سیستم ایمنی بدن با ویتامین های D و C
- در نظر داشتن احتمال انتقال ذرات ویروسی SARS-CoV-2 از طریق مدفوع در شرایط پرستاری های خانگی و بیمارستانی و کشتیهای مسافرتی امری ضروری است و به نظر می رسد که می تواند مسیرهای احتمالی انتقال مدفوعی- دهانی ویروس را محدود سازد.
آیا بیماری کووید ۱۹ خطرناک است؟
این بیماری مثل سایر بیماریهای حاد تنفسی میتواند مشکلاتی را برای فرد مبتلا ایجاد کند. این بیماری به ندرت کشنده بوده و بیشتر افراد حساس و آسیبپذیر مثل سالمندان و افرادی که دارای بیماریهای زمینهای، دیابت، بیماریهای قلبی و مشکلات تنفسی هستند، را تهدید میکند.
در صورتیکه علائم بیماری را دارم چکار کنم؟
در صورتی که هر کدام از علائم بیماری مثل تب، سرفه و یا تنگی نفس در شما ظاهر شد، سریعا به نزدیکترین مرکز پزشکی مراجعه کرده و تا قبل از دریافت نتیجه قطعی، برای اطمینان از عدم انتقال بیماری به سایرین، موارد احتیاطی را مراعات کنید.اولین اقدامی که در مراکز درمانی برای تشخیص بیماری شما انجام خواهد شد انجام تست های تشخیصی ویروس کرونا است.


